歩いていると膝が重だるく感じる、階段を下りるたびに痛みが走る、正座をしようとするとつっかえるような感覚がある、そういった経験はないでしょうか。
膝の痛みは、骨や軟骨の変化だけから起こるわけではありません。

骨のまわりを包む袋や脂肪組織、膝の曲げ伸ばしを支える筋肉や腱、関節を安定させる靭帯、さらには神経や血管のまわりの組織が少しずつ硬くなったり、互いにくっついてしまうことで、じわじわと痛みが積み重なっていくことが多くあります。
また、膝そのものの問題だけでなく、股関節や足首のかたさ、歩くときの体の重心の偏りといった全体的な体の使い方が膝への負担を高めていることも少なくありません。
このページでは、膝の前側・外側・後ろ側・内側・深部のそれぞれに起こりやすい病態の特徴をご説明します。
部位別にみる膝関節痛の種類
膝の前側の痛み
膝蓋下脂肪体炎(しつがいかしぼうたいえん)は、「なんとなく膝の前が重たい」「伸ばしきろうとすると引っかかる感じがする」という、はっきりとした痛みになる前の違和感から始まることが多い病態です。
正座の最後のところで前側がつっかえたり、椅子から立ち上がるときに膝の前がズキッとしたり、階段を踏み切る瞬間に挟み込まれるような感覚が出たりします。
じんわりした痛みが続くこともあれば、特定の動作の瞬間だけ鋭く痛む場合もあります。

この痛みが起きやすいのは、膝のお皿の下、お皿から脛の骨につながる太い腱のすぐ奥に広がっている脂肪の塊が、本来の動きをできなくなったときです。
膝を伸ばすたびにこの塊は前方へ押し出され、曲げると奥へ引っ込む動きを繰り返しているのですが、腫れや傷が繰り返されたり術後に組織がくっついてしまったりすると、この塊が硬く固まって出入りがスムーズに行われなくなります。
手術を受けたことがある方は、お皿のまわりの皮膚やその内側の柔らかい層がくっついてしまうことで塊の動きがさらに制限され、痛みが長引きやすくなります。
また、太もも裏の筋肉が硬くなると、膝を伸ばすときに太ももの骨が前方へ押し出されるようなずれが起き、この脂肪の塊がそのずれに挟み込まれて痛みを引き起こすことがあります。
つまり前側が痛いのに原因が後ろ側にあるというケースも少なくなく、脂肪体をいくら直接治療しても後ろ側の硬さを取らないと戻ってしまうことがあります。
この脂肪の塊には血管と痛みを感じる神経が非常に多く分布しているため、画像で見た変形の程度と関係なく強い痛みを出しやすく、変形性膝関節症が進んだ方でも初期の方でも同じように起こりえます。
膝蓋腱炎(しつがいけんえん)は、お皿の真下を走る腱が何度も引っ張られることで少しずつほつれていく痛みです。
立ち上がりの最初の一歩、階段を踏み出す瞬間、長く歩いた後の帰り道、そういった場面でお皿の下から脛にかけてずきっとした鋭い痛みが走ります。

安静にしていると引くのに動き始めるとまた出てくるという繰り返しになりやすく、慢性化すると動き始めでなく動いている最中もじくじく痛むようになっていきます。
若い頃は傷んだ腱の線維がすぐに修復されますが、年齢とともに腱への血流が少なくなり修復が追いつかなくなります。
すると傷んだ部分が柔らかい組織から硬いたんぱく質に置き換わってどんどん硬くなり、弾力を失った腱になっていきます。
さらに膝が十分に伸びない状態で歩き続けると、脛の前側が外にねじれやすくなり腱への引っ張りの方向が本来とずれていくため負担がいっそう集中します。
太もも前側の筋肉の力が全体的に弱まると、お皿の引き上げが不十分になり腱に余計な張力がかかり続けるという悪循環にもつながります。
この部位にも痛みが出ることがある病態:変形性膝関節症、膝蓋大腿関節障害
膝の外側の痛み
腸脛靭帯炎(ちょうけいじんたいえん)は、走り続けた後や長い下り坂の帰り道に「なんか外側がじりじりする」と感じることから始まります。
はじめのうちは運動後しばらくして出る程度ですが、進むにつれて運動中の早い段階から痛みが出るようになり、やがて歩いているだけでも外側がずきずきと痛む状態になっていきます。

この痛みが起きやすいのは、骨盤のまわりの筋肉から太ももの外側を通り膝の外側の骨の出っ張りに届く厚い帯状の組織が、膝を軽く曲げたときにちょうどその出っ張りをこすり過ぎる位置に来るためです。
長距離を走るたびにこの「こすれる動作」が何千回・何万回と繰り返されることで、骨の出っ張りのあたりに摩擦の負荷が蓄積し腫れが生じます。
立ったときにお皿が少し外を向いている方は、膝の軸が外向きになっているためにこの帯への摩擦が増えやすく、さらに骨盤の外側で体を支える筋肉が弱いと歩くたびに骨盤が外側に傾き、その傾きを補おうとしてこの帯がより強く引き伸ばされます。
また腫れを繰り返すうちに組織が硬いたんぱく質に置き換わってどんどん硬くなり弾力が失われると、摩擦熱がより組織に蓄積しやすくなるという悪循環に入ります。
足首の動きが悪く地面からの衝撃がうまく吸収できない場合や、足のアーチが低下して足が内側に倒れやすい場合も膝の外側への負担が増し、この帯に腫れが起きやすくなります。
外側半月板損傷(がいそくはんげつばんそんしょう)は、膝の外側の関節の隙間にある三日月形のクッションが傷むことで起きる痛みです。
しゃがんだり立ち上がったりするときに膝の外側がずきっとする、歩行中に膝が「抜ける」ような感じがする、正座をしようとすると外側だけ深く曲がらないという訴えが多くあります。
外側のこのクッションは内側と比べて動きが大きく、脛の骨の上をよく動きながら太ももの骨の転がりを助けています。

その分、外側の組織がかたくなって脛が外にねじれやすくなると、この動きの連携が崩れてクッションが太ももの骨と脛の骨の間に挟み込まれる場面が増えていきます。
年齢とともにクッションの水分が少なくなり弾力が低下すると、わずかな挟み込みでも線維が傷みやすくなります。
また太もも前側の筋肉が弱くなると膝の安定性が落ち、歩行中に脛が余計にねじれやすくなるため、クッションへの繰り返し荷重がさらに増えます。施術を続けながら経過を確認し、手技だけでは回復が難しいと判断した場合は、手術など適切な医療機関での治療をご案内することもあります。
【出典】Tibial meniscal dynamics using three-dimensional reconstruction of magnetic resonance images
この部位にも痛みが出ることがある病態:腸脛靭帯炎、変形性膝関節症
膝の後ろ側の痛み
ベーカー嚢腫(べーかーのうしゅ)は、「膝の裏がぷっくり膨らんでいる」と気づいたときには、すでにしばらく前から関節の中で変化が起きていたというケースが多い病態です。
膨らみが小さいうちは痛みがなくただの違和感程度ですが、大きくなると膝を深く曲げるときに裏側がつっかえる感じ、立ち上がりや歩行時の膝裏のだるさ、押すとぷよっとした塊として感じるようになります。

これが起きるのは、膝の関節の内側で慢性的な腫れが続いたり、三日月形クッションが傷んだりすることで関節液が過剰につくられ続けるためです。
増えすぎた液体は逃げ場を求めて膝の裏の組織の隙間に流れ込み、袋状に膨らんでいきます。変形性膝関節症が進んでいる方や内側のクッションが傷んでいる方に多く見られ、膨らみそのものを取り除こうとするよりも、関節の内側でなぜ液が増え続けているのかという原因に目を向けながら関節への負担を減らしていくことが根本的な対応につながります。
膝窩筋炎(しつかきんえん)は、膝の裏の中央より少し下のあたりを触ったとき「そういえばここ押すと痛い」と初めて気づく方も少なくありません。
深くしゃがんだときに膝の裏がずきっとする、長く歩いた後に膝裏がじんわりとだるく痛む、正座から立ち上がる瞬間に裏側がぐっと張るという訴えが多くあります。
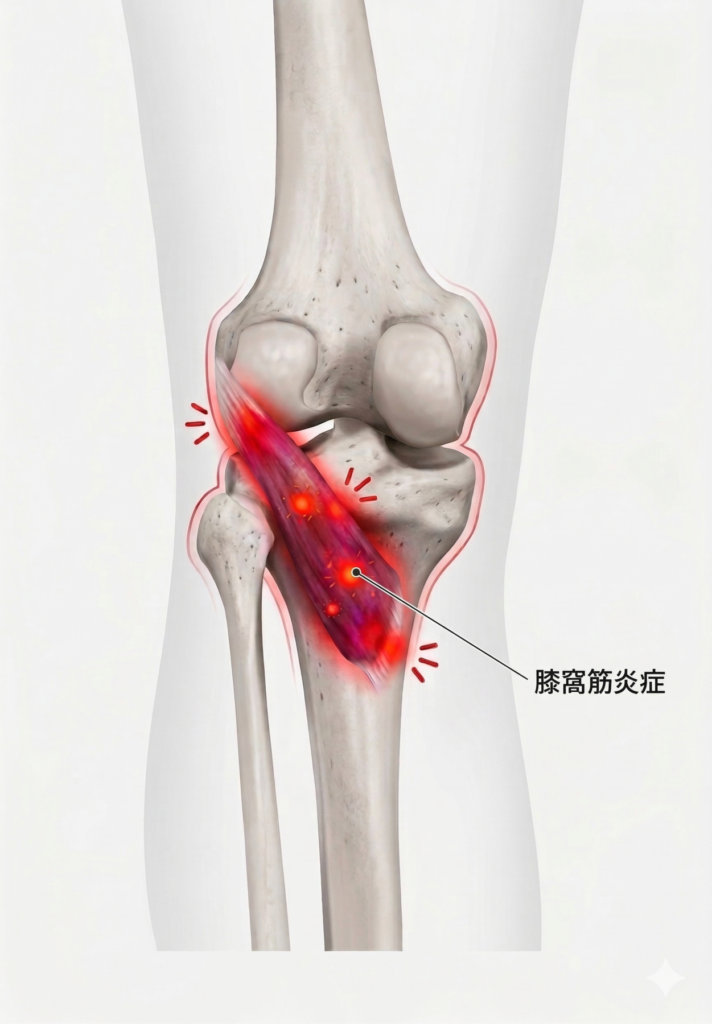
この痛みが起きやすいのは、膝の裏を斜めに横切るように走り脛を内向きに回す唯一の筋肉である膝窩筋(しつかきん)に、長時間の引っ張り負荷がかかり続けるためです。
脛の骨が太ももの骨に対して外にねじれすぎると、この筋肉は常に伸ばされた状態に置かれ、血流が悪くなって痛みが生じやすくなります。
歩くときに蹴り出す瞬間に踵が内側に振れるくせがある方、お皿が内向きに立っているために相対的に脛が外にねじれている方、足首の動きが悪くて蹴り出しのたびに脛が急激に外にねじれる方は、この筋肉への負担が特に高い状態にあります。
また膝が十分に伸びない状態で体重をかけ続けると外ねじれの力がさらに増すため、膝をしっかり伸ばせる範囲を確保することがこの痛みを繰り返さないうえで欠かせない取り組みになります。
腓腹筋炎・腓腹筋肉離れ(ひふくきんえん・ひふくきんにくばなれ)は、ふくらはぎの上の部分、ちょうど膝の裏あたりから痛みが始まることがあります。
階段を上り下りするときや坂道の下りで膝の裏からふくらはぎの上にかけてつっぱる感じがする、長く歩くと膝裏がだるく張る、伸ばしながら足首を上に向けると強く痛むという訴えが多くあります。

ふくらはぎの大きな筋肉である腓腹筋(ひふくきん)の内側の頭は、太ももの骨の内側の丸い出っ張りの後ろに付着しており、太ももの裏側の内側を走る半膜様筋(はんまくようきん)と重なりながら走っています。
膝を伸ばすときにこの二つの組織が互いに滑り合うことで正常な動きが保たれているのですが、腫れが生じたり長期間動かさなかったりすると、二つの組織の間の滑りが失われて一塊になって動くようになってしまいます。
この滑り障害が起きると膝の後ろ側がつっかえて伸び切らなくなり、伸びないまま体重をかけ続けることでますます外ねじれが強まるという悪循環に入ります。
年齢とともに筋肉の水分量が減り弾力が低下すると、わずかな摩擦でも組織が傷みやすくなるため、中高年以降はこの滑り障害が起きやすくなります。
この部位にも痛みが出ることがある病態:変形性膝関節症、膝窩筋炎
膝の内側の痛み
変形性膝関節症(へんけいせいひざかんせつしょう)は、「膝が痛い=軟骨が減っているから」と説明されることが多いですが、実際には少し異なるストーリーがあります。
歩き始めの内側のズキッとした痛み、長く歩いた後のじんわりした重だるさ、正座をしようとするとつっかえる感覚——こういった訴えで来られる方が多くあります。
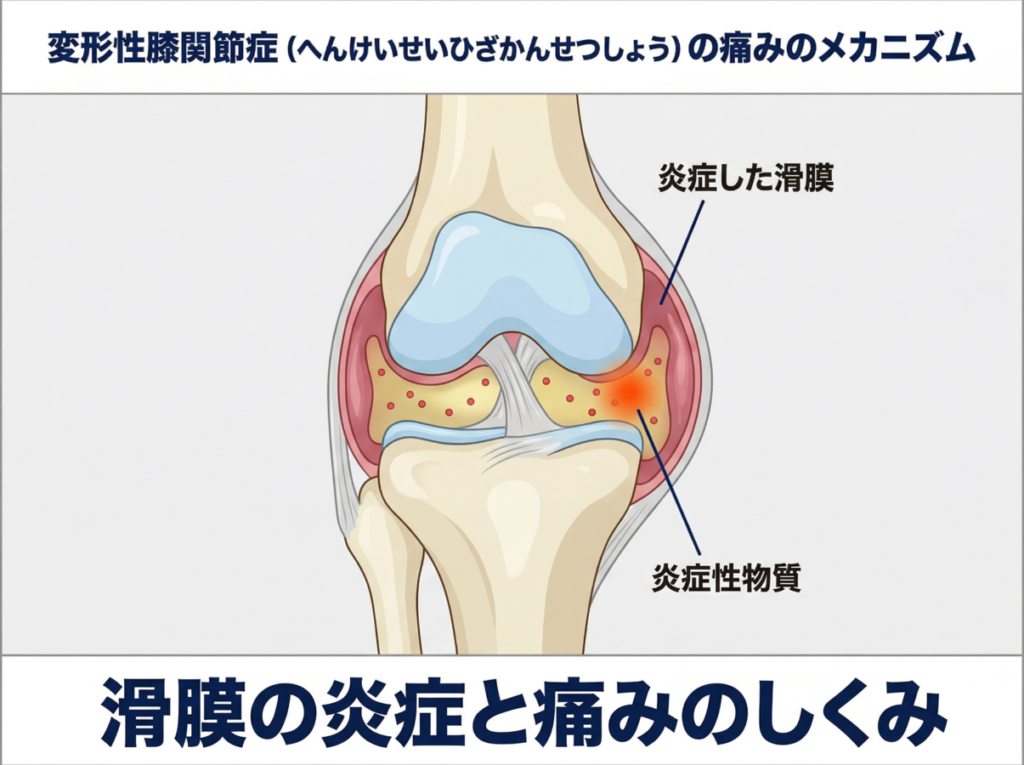
骨の表面を覆うなめらかなクッション材である軟骨(なんこつ)自体には痛みを感じる神経がないため、軟骨の摩耗だけが痛みの直接の原因にはなりません。
より多くの場合、関節の内側を覆い関節液をつくる薄い膜が慢性的に腫れを起こして関節液の中に痛みを引き起こす物質が増えることで痛みが生まれており、骨の内部に血流障害が起きて水分が溜まった状態も強い痛みの原因になることが分かっています。
内側の軟骨が薄くなるにつれて内側に重心が集まりやすくなり、脛が外にねじれる動きが起こりやすくなります。
するとさらに内側への圧力が高まるという悪循環に入ります。また膝の曲げ伸ばしを支える太もも前側の筋肉が弱くなると膝関節の安定性が下がり歩行中の前後のぐらつきが強まります。
これを補おうとして太もも裏の筋肉が過剰に緊張し、膝の後ろ側が硬くなって伸展が制限されるという波及が起きます。
膝が伸びない状態が続くと脛のねじれがさらに強まり、内側への荷重集中がより進むというさらなる悪循環が加わります。
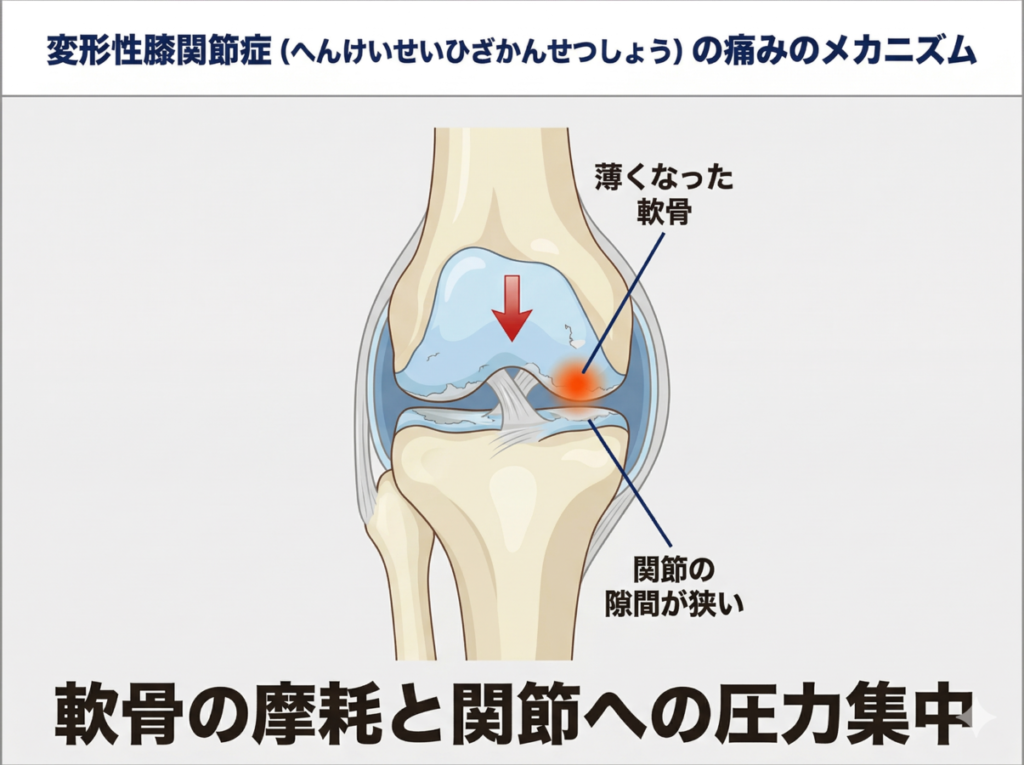
膝をしっかり伸ばせる範囲を保つこと、股関節まわりの筋力を整えること、体の重心を中央に保てるようにすることが、この進行を遅らせるうえで大切な取り組みになります。
【出典】What makes osteoarthritis painful? The evidence for local and central pain processing
内側半月板損傷(ないそくはんげつばんそんしょう)は、「いつの間にか膝の内側がずっと痛くなっていた」という経過をたどることがあります。
膝の内側の関節の隙間を押すと強く痛み、しゃがんだときや正座で膝を深く曲げると内側がずきっとします。
膝を伸ばしながら脛を外にねじる動きでも痛みが強くなることが多くあります。内側の三日月形クッションは外側と比べて動きが少なく、膝の内側を走る靭帯にしっかりとつながっているため、脛が外にねじれる動きが繰り返されると引き裂かれるような力を受けやすい構造をしています。
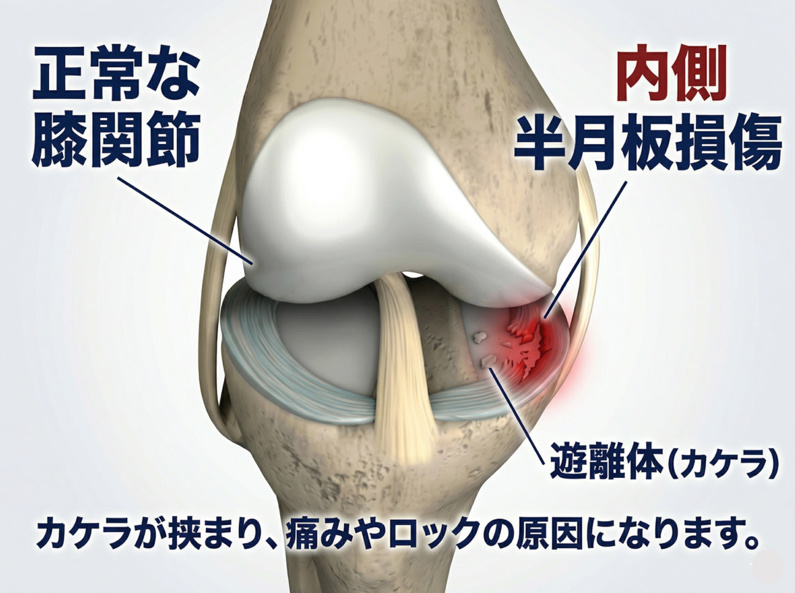
一度の強い外力で傷むこともありますが、膝が伸びない状態での歩行が積み重なることでじわじわと傷んでいくケースも少なくありません。
年齢とともにクッションの水分が減り弾力が落ちると、日常動作のわずかな負荷でも線維が傷みやすくなります。
さらに内側のクッションが傷んで荷重分散の機能が落ちると、隣接する内側の軟骨への圧力が高まり、変形性膝関節症の進行を促すという波及も起きます。
施術を続けながら経過を確認し、手技だけでは回復が難しいと判断した場合は、手術など適切な医療機関での治療をご案内することもあります。
鵞足炎(がそくえん)は、階段を上るときや椅子から立ち上がるときに膝の内側のやや下あたりがじんわりと痛む、触ると押すと強く痛む、長く歩いた翌朝に内側が腫れぼったく感じるという経過で気づかれることが多い病態です。
縫工筋(ほうこうきん)、薄筋(はっきん)、半腱様筋(はんけんようきん)という太ももの内側から脛の内側に向かって集まってくる三本の筋肉の腱が一か所に付着する場所を鵞足(がそく)と呼び、ここに腫れが起きます。
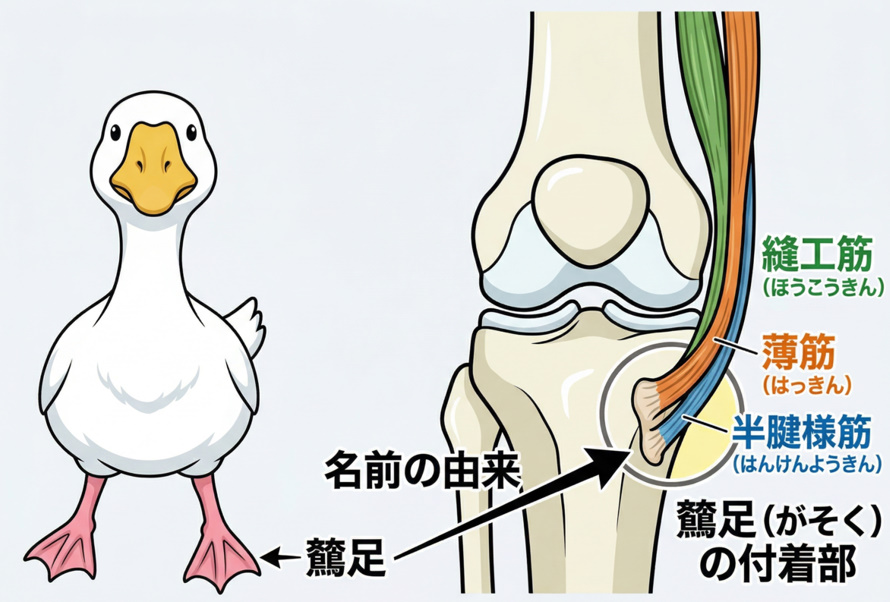
脛が外にねじれた状態で繰り返し歩いたり膝が伸びない状態で荷重をかけ続けたりすると、この付着部への引っ張りが増大します。
また、これらの腱は脛の内側で筋肉全体を包む薄い膜に溶け込むように広がっているため、ふくらはぎ全体のこの膜が硬くなっていると鵞足部の動きがさらに制限されます。
足首を上に向けた状態で膝を伸ばすと内側が特に張って痛みが増す方は、この膜の緊張が絡んでいることが多くあります。
内側への荷重が強いO脚ぎみの体型の方は、この付着部に常に余計な引っ張りがかかり続けるため、痛みが出やすく一度起きると繰り返しになりやすい傾向があります。
【出典】Risk factors for pes anserinus tendinitis/bursitis syndrome: a case control study
伏在神経障害(ふくざいしんけいしょうがい)は、鵞足部の痛みとして来られた方が鵞足炎の治療をしても変化がないという場合に、実はこちらの問題だったとわかることがあります。
膝の内側の表面近くが、ぴりぴりと焼けるような、あるいは皮膚が過敏になるような痛みとして現れることが多く、触ると表面近くが特に強く痛む点が手がかりになります。
太ももの内側を下に向かって走り膝の内側から脛の内側へと続く伏在神経(ふくざいしんけい:太ももの内側から膝・脛の内側へ走る感覚神経)は、太ももの内側の筋肉の深いところや、二つの筋肉の間を通り抜けながら膝へとたどり着きます。
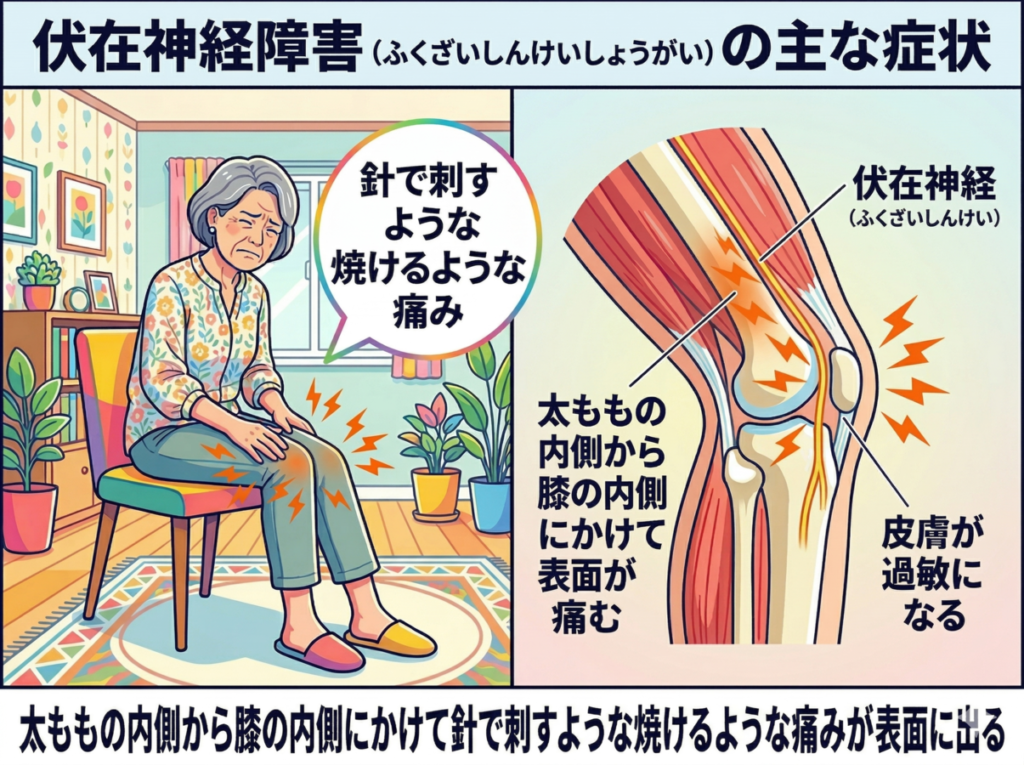
この神経が周囲の筋肉や腱との間でくっついてしまうと、神経が引っ張られて痛みや皮膚の過敏が生じます。
鵞足部の痛みと似た場所に出ますが、より浅い層の表面に近いあたりが痛む点が鑑別の手がかりになります。
脛が外にねじれた状態が続くとこの神経が締め付けられやすくなるため、ねじれを修正しながら周囲の組織の滑りを取り戻すことが回復につながります。
内側側副靭帯損傷・内側側副靭帯炎(ないそくそくふくじんたいそんしょう・ないそくそくふくじんたいえん)は、転んだり足が外に引っ張られたりした際に起きるイメージを持たれることが多いですが、日常の繰り返し動作で少しずつ傷むこともあります。
膝の内側を押すと強く痛む、膝が伸びきる直前に内側がずきっとする、正座から立ち上がるときに内側が鋭く痛むという訴えが多くあります。
膝の内側を縦に走るこの靭帯は、膝が伸びきる直前に最も緊張します。
膝が伸びない状態で歩き続けると靭帯への負担が抜けないまま体重がかかり続けることになります。
内側への荷重集中が強まると靭帯の線維が少しずつ傷み、腫れが慢性化しやすくなります。
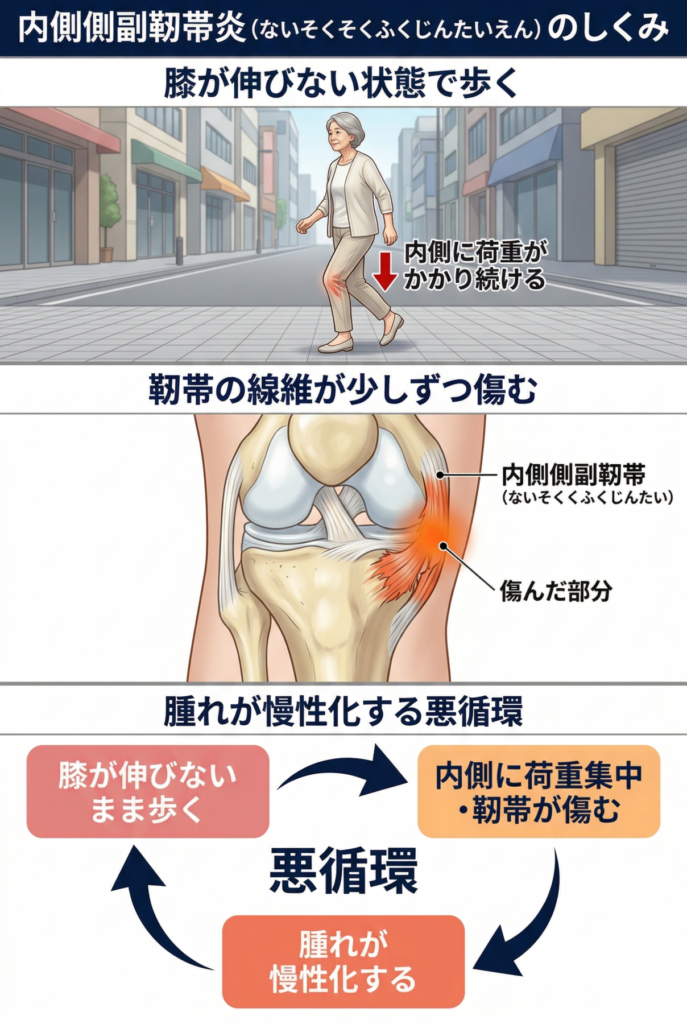
さらにこの靭帯の深い層を走っている細い神経が脛のねじれによって締め付けられると、内側の深いところに鋭い痛みや感覚の異常が出ることもあります。
表面近くが痛む場合は伏在神経との関わりを、より深いところが痛む場合はこの靭帯深層の神経との関わりを考えながら評価していくことが大切です。
この部位にも痛みが出ることがある病態:変形性膝関節症、鵞足炎、膝蓋下脂肪体炎
膝の深部・複合的な痛み
膝蓋大腿関節障害(しつがいだいたいかんせつしょうがい)は、「階段を下りると膝の前が重くなる」「しゃがんで立ち上がるとき膝が抜けそうになる」「長く座った後に立ち上がると膝の前がこわばる」という訴えで来られる方に多く関わっています。
お皿の骨は太ももの前側の大きな筋肉群によって上に引き上げられ、太ももの骨の溝の上を滑るように動いています。
このとき外側の支持組織が内側の支持組織よりも強く緊張していると、お皿が外側に引き寄せられて溝の上から少しずれた位置を動くようになります。
するとその一点に接触圧が集中し、動くたびに骨と骨がきつくこすれ合う感覚が出てきます。
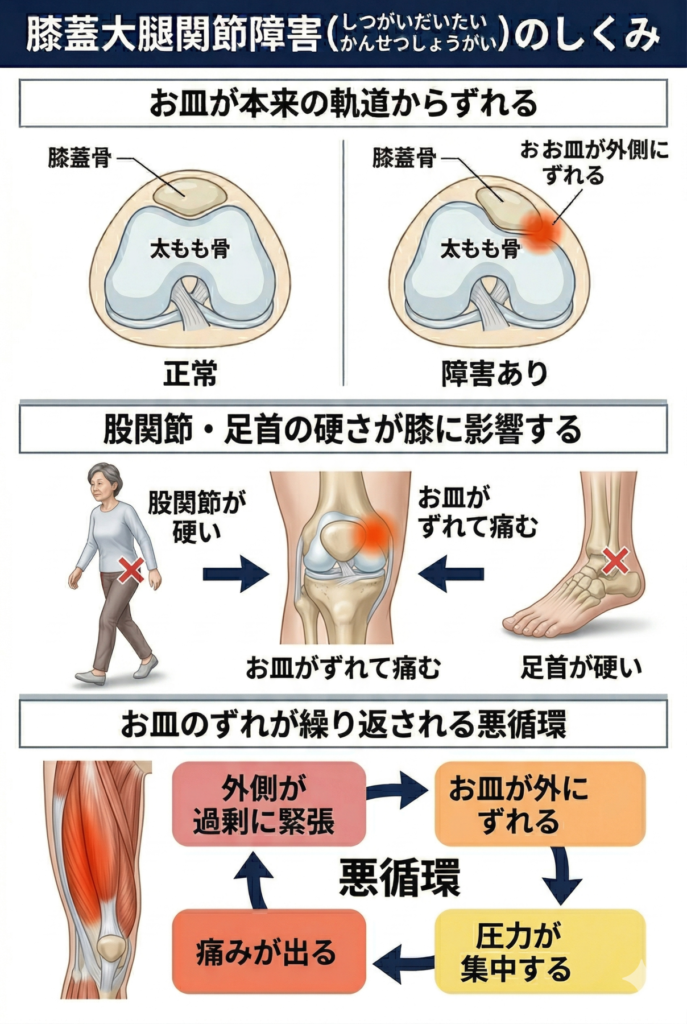
太もも外側の筋肉が過剰に緊張している方、股関節の動きが硬くて体重が外側にかかりやすい方、足首が硬くて地面からの衝撃が直接膝に伝わりやすい方は、このずれが起きやすい状態にあります。
年齢とともにお皿の裏の軟骨の弾力が失われると、わずかなずれでも痛みとして感じやすくなります。
外側を緩めながら内側の筋肉をしっかり働かせることで、お皿が本来の軌道に戻り、痛みが減ることが多くあります。
膝関節拘縮による伸展制限(ひざかんせつこうしゅくによるしんてんせいげん)は、「膝が伸びない」という状態そのものが多くの膝の痛みの出発点になっているという意味で、複合的な問題を引き起こします。
立ったときに膝が軽く曲がったままになっている、歩くたびに膝の後ろ側がつっかえる、正座しようとすると後ろが突っ張ってそれ以上曲がらない、こういった状態が続いていませんか。

膝が完全に伸びない状態で体重をかけると、脛の骨が外にねじれる力が必ず生じます。
この外ねじれこそが、変形性膝関節症、鵞足炎、膝蓋大腿関節の痛み、膝の前の脂肪の塊の挟み込みなど、多くの膝の痛みの共通の背景にあります。
膝の後ろ側にある関節全体を包んでいる丈夫な袋が硬くなること、ふくらはぎの大きな筋肉と太もも裏の筋肉の間の滑り障害、太もも裏の外側の骨から起こる単関節の筋肉である大腿二頭筋短頭(だいたいにとうきんたんとう:太もも裏の外側にある単独で膝だけをまたぐ筋肉)の硬化などが重なって起きていることが多くあります。
これらの組織は手術後や骨折後に特に硬くなりやすく、一つの組織がくっつくと隣の組織の動きまで制限されるため、関節の硬さは連鎖的に進みやすい性質があります。
単純に伸ばそうとするだけでは関節の前面への圧迫が強まり逆効果になることがあるため、脛を引き離すようにしながら伸展を促す方法が前面への負担を避けながら後方の組織を伸ばすうえで有効なことが多くあります。
施術を続けながら経過を確認し、手技だけでは回復が難しいと判断した場合は、手術など適切な医療機関での治療をご案内することもあります。
この部位にも痛みが出ることがある病態:変形性膝関節症、腸脛靭帯炎、外側半月板損傷、内側側副靭帯炎
痛みの場所と、そこへの負担をかけている場所は別のことが多い
膝の痛みを長く抱えてきた方の多くに共通しているのは、「痛い場所を押すと確かに痛い、でもそこだけを何度治療しても戻ってしまう」という経験です。
それは多くの場合、痛みが出ている場所と、その痛みの原因を作り続けている場所が別であることを示しています。
膝の後ろが硬いために前が痛む、股関節が動きにくいために膝がねじれる、足首の動きが悪くてふくらはぎが張り鵞足炎が繰り返す——こうした連鎖は珍しいことではありません。
また、膝が十分に伸びないという一点が外へのねじれを生み、多くの部位への負担を同時に増やすという構造も見逃せません。
画像で変形が強く映っていても、これらの連鎖をたどることで痛みが格段に和らぐことは実際の臨床でよく経験されます。
逆に、画像では大きな異常が見当たらなくても、組織の間のくっつきや滑りの悪さ、体の重心の偏りが痛みを作り出していることもあります。
膝の痛みは「年のせい」と片づけてしまうには、できることが多すぎます。
どこが、なぜ、どのような力を受けて痛んでいるかを丁寧に確認しながら、日常の動作の中で同じ負担を繰り返さないための体の使い方を一緒に探していくことが、この症状に向き合ううえでの大切な出発点になります。


